당뇨환자 12%가 겪는 합병증
혈액순환 나빠져 망막혈관 손상
심하면 신생혈관 터져 염증·부종
혈당 조절·정기 안과검진 받고
황반부 보전 레이저 치료도 고려
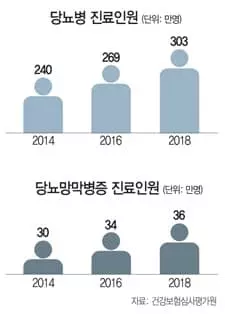
성인 실명을 유발하는 가장 흔한 질환이 당뇨병 합병증인 당뇨망막병증이다. 당뇨병 진단 후 당 조절에 꽤 신경을 쓰면 10여년, 소홀하면 수년 만에 당뇨망막병증이 발병할 수 있다. 당뇨병과 당뇨망막병증 모두 10세 미만을 제외한 모든 연령층에서 빠르게 증가하고 있다. 건강보험심사평가원에 따르면 당뇨병 진료인원은 지난 2014년 240만여명에서 2018년 약 303만명으로 26%, 이 기간 당뇨망막병증 진료인원은 약 30만명에서 36만명으로 20% 증가했다. 당뇨병 진료인원의 12%가 당뇨망막병증 진료도 받고 있는 셈이다. 오랜 당뇨로 말초동맥·신경이 손상돼 발에 난 상처가 궤양으로 진행해 괴사하는 당뇨발 환자의 90%에서 당뇨망막병증이 동반된다는 연구결과도 있다.
■신생혈관, 혈관벽 취약해 내용물 유출·출혈 흔해
신생혈관은 정상적인 혈관벽 구조를 갖추지 못해 곳곳에서 혈관 내 물질이 새어나오거나 혈관이 터져 염증·부종을 일으키고 시야를 방해한다.
시각세포가 몰려 있고 사물의 초점이 맺히는 망막 중심부(황반) 아래쪽에 부종이 생기거나 황반을 포함한 망막 표면, 유리체에 출혈이 생기면 망막이 우그러져 물체가 휘어져 보이고 시야의 중심부가 흐려지거나 일그러지고, 심각한 시력저하와 실명 등을 초래할 수 있다.
망막의 2개 층이 분리되는 망막박리로 갑자기 커튼·그림자가 드리워진 것 같은 시야장애, 검은 점 같은 게 떠다니거나 눈을 좌우로 움직일 때 불빛이 번쩍이는 증상이 나타날 수도 있다.
당뇨망막병증 환자의 90% 안팎은 신생혈관이 생기기 전 단계인 비증식성, 나머지는 신생혈관이 생긴 증식성 단계다. 비증식성 단계에서 당 조절에 꽤 신경을 쓰면 10여년, 소홀하면 수년 만에 증식성 단계로 넘어갈 수 있다.
다만 당뇨망막병증이 상당히 진행돼도 망막 중심부에 문제를 일으키지 않으면 정상시력이 유지된다.
당뇨망막병증의 초기 증상은 노안과 비슷해 방치하기 쉽다. 따라서 모든 당뇨병 환자는 당뇨망막병증 증상이 없어도 1년에 한 번은 망막검사 등 정기 안과검진을 받을 필요가 있다. 김철구 건양대 의대 김안과병원 교수는 “당뇨망막병증이 발병하면 혈당조절을 잘하더라도 진행이 완전히 멈추지 않는다”며 “특히 50대 이상 연령층의 발병률이 높기 때문에 그전부터 혈당조절과 정기 안과검진을 통해 예방하고 증식성 당뇨망막병증으로의 진행을 최대한 늦춰야 한다”고 조언했다
우리나라는 당화혈색소가 6.5% 이상이면 당뇨병으로 진단하며 중등도 이상 당뇨병 환자의 경우 합병증 위험이 크게 높아지지 않는 7% 미만으로 떨어뜨리는 걸 치료 목표로 삼는다. 하지만 경증 당뇨병 환자를 빼면 이를 달성하기 쉽지 않다.
■눈 속 유리체출혈·망막박리 땐 수술 불가피할 수도
당뇨망막병증의 예방·지연에 가장 효과적인 것은 철저한 혈당조절. 혈중지질·혈압 조절, 금연도 필요하다. 치료방법으로는 진행 정도와 눈 상태에 따라 신생혈관 생성을 억제하는 항체치료제 주사, 범망막광응고술(PRP) 등 레이저 시술, 수술이 있다. 적절한 시기에 지속적으로 경과관찰을 하면서 치료해나가면 수술까지 가는 경우는 많지 않다. 하지만 출혈량이 많고 약물로 흡수가 안 되거나 황반부 등 위험 부위에 출혈·망막박리 등이 발생하면 수술이 불가피할 수 있다.
시력저하의 많은 부분을 차지하는 황반부종 등 망막부종은 항체치료제를 안구에 주사하거나 스테로이드 약물을 쓰면 증상을 개선할 수 있다. 망막 신생혈관은 혈관이 뻗어나갈 길을 닦아주는 섬유성 막과 함께 자란다. 항체치료제를 주사하면 신생혈관의 생성이 억제되지만 섬유성 막도 수축하면서 망막을 잡아당겨 망막박리가 생길 수 있으므로 확인하고 써야 한다.
김지택 교수는 “주기적으로 신생혈관 생성을 억제하는 항체치료제 주사를 맞아야 하는 증식성 당뇨망막병증 환자가 증상이 호전됐다고 임의로 주사를 거르면 유리체 등을 침범한 신생혈관이 터지거나 망막박리를 초래할 수 있다”고 경고했다.
레이저 시술은 증식성 당뇨망막병증으로 신생혈관이 중심시력을 담당하는 망막 중심부인 황반부 등을 침범한 경우 황반부는 남겨두고 모세혈관이 막힌 주변부 망막과 신경조직을 레이저로 지져 혈관생성인자 분비와 신생혈관 생성을 억제한다. 주변시력의 희생을 감수하고 중심시력을 지키는 최후의 수단인 셈이다.
김지택 교수는 “이런 경우 레이저 시술이 실명을 막는 공인받은 유일한 치료법”이라며 “시술 때 안구통증이 동반되고 눈부심·야맹증상 등이 생기는 단점이 있지만 실명을 막으려면 시술을 받고 정기검진을 통해 추가진행 여부를 확인해야 한다”고 했다. 중앙대병원 안과의 경우 월 200~300명의 당뇨망막병증 환자가 진료를 받는데 월 5~6명의 중증 환자가 PRP 시술을 받는다.
<임웅재 기자>
■신생혈관, 혈관벽 취약해 내용물 유출·출혈 흔해
신생혈관은 정상적인 혈관벽 구조를 갖추지 못해 곳곳에서 혈관 내 물질이 새어나오거나 혈관이 터져 염증·부종을 일으키고 시야를 방해한다.
시각세포가 몰려 있고 사물의 초점이 맺히는 망막 중심부(황반) 아래쪽에 부종이 생기거나 황반을 포함한 망막 표면, 유리체에 출혈이 생기면 망막이 우그러져 물체가 휘어져 보이고 시야의 중심부가 흐려지거나 일그러지고, 심각한 시력저하와 실명 등을 초래할 수 있다.
망막의 2개 층이 분리되는 망막박리로 갑자기 커튼·그림자가 드리워진 것 같은 시야장애, 검은 점 같은 게 떠다니거나 눈을 좌우로 움직일 때 불빛이 번쩍이는 증상이 나타날 수도 있다.
당뇨망막병증 환자의 90% 안팎은 신생혈관이 생기기 전 단계인 비증식성, 나머지는 신생혈관이 생긴 증식성 단계다. 비증식성 단계에서 당 조절에 꽤 신경을 쓰면 10여년, 소홀하면 수년 만에 증식성 단계로 넘어갈 수 있다.
다만 당뇨망막병증이 상당히 진행돼도 망막 중심부에 문제를 일으키지 않으면 정상시력이 유지된다.
당뇨망막병증의 초기 증상은 노안과 비슷해 방치하기 쉽다. 따라서 모든 당뇨병 환자는 당뇨망막병증 증상이 없어도 1년에 한 번은 망막검사 등 정기 안과검진을 받을 필요가 있다. 김철구 건양대 의대 김안과병원 교수는 “당뇨망막병증이 발병하면 혈당조절을 잘하더라도 진행이 완전히 멈추지 않는다”며 “특히 50대 이상 연령층의 발병률이 높기 때문에 그전부터 혈당조절과 정기 안과검진을 통해 예방하고 증식성 당뇨망막병증으로의 진행을 최대한 늦춰야 한다”고 조언했다
우리나라는 당화혈색소가 6.5% 이상이면 당뇨병으로 진단하며 중등도 이상 당뇨병 환자의 경우 합병증 위험이 크게 높아지지 않는 7% 미만으로 떨어뜨리는 걸 치료 목표로 삼는다. 하지만 경증 당뇨병 환자를 빼면 이를 달성하기 쉽지 않다.
■눈 속 유리체출혈·망막박리 땐 수술 불가피할 수도
당뇨망막병증의 예방·지연에 가장 효과적인 것은 철저한 혈당조절. 혈중지질·혈압 조절, 금연도 필요하다. 치료방법으로는 진행 정도와 눈 상태에 따라 신생혈관 생성을 억제하는 항체치료제 주사, 범망막광응고술(PRP) 등 레이저 시술, 수술이 있다. 적절한 시기에 지속적으로 경과관찰을 하면서 치료해나가면 수술까지 가는 경우는 많지 않다. 하지만 출혈량이 많고 약물로 흡수가 안 되거나 황반부 등 위험 부위에 출혈·망막박리 등이 발생하면 수술이 불가피할 수 있다.
시력저하의 많은 부분을 차지하는 황반부종 등 망막부종은 항체치료제를 안구에 주사하거나 스테로이드 약물을 쓰면 증상을 개선할 수 있다. 망막 신생혈관은 혈관이 뻗어나갈 길을 닦아주는 섬유성 막과 함께 자란다. 항체치료제를 주사하면 신생혈관의 생성이 억제되지만 섬유성 막도 수축하면서 망막을 잡아당겨 망막박리가 생길 수 있으므로 확인하고 써야 한다.
김지택 교수는 “주기적으로 신생혈관 생성을 억제하는 항체치료제 주사를 맞아야 하는 증식성 당뇨망막병증 환자가 증상이 호전됐다고 임의로 주사를 거르면 유리체 등을 침범한 신생혈관이 터지거나 망막박리를 초래할 수 있다”고 경고했다.
레이저 시술은 증식성 당뇨망막병증으로 신생혈관이 중심시력을 담당하는 망막 중심부인 황반부 등을 침범한 경우 황반부는 남겨두고 모세혈관이 막힌 주변부 망막과 신경조직을 레이저로 지져 혈관생성인자 분비와 신생혈관 생성을 억제한다. 주변시력의 희생을 감수하고 중심시력을 지키는 최후의 수단인 셈이다.
김지택 교수는 “이런 경우 레이저 시술이 실명을 막는 공인받은 유일한 치료법”이라며 “시술 때 안구통증이 동반되고 눈부심·야맹증상 등이 생기는 단점이 있지만 실명을 막으려면 시술을 받고 정기검진을 통해 추가진행 여부를 확인해야 한다”고 했다. 중앙대병원 안과의 경우 월 200~300명의 당뇨망막병증 환자가 진료를 받는데 월 5~6명의 중증 환자가 PRP 시술을 받는다.
<임웅재 기자>
■신생혈관, 혈관벽 취약해 내용물 유출·출혈 흔해
신생혈관은 정상적인 혈관벽 구조를 갖추지 못해 곳곳에서 혈관 내 물질이 새어나오거나 혈관이 터져 염증·부종을 일으키고 시야를 방해한다.
시각세포가 몰려 있고 사물의 초점이 맺히는 망막 중심부(황반) 아래쪽에 부종이 생기거나 황반을 포함한 망막 표면, 유리체에 출혈이 생기면 망막이 우그러져 물체가 휘어져 보이고 시야의 중심부가 흐려지거나 일그러지고, 심각한 시력저하와 실명 등을 초래할 수 있다.
망막의 2개 층이 분리되는 망막박리로 갑자기 커튼·그림자가 드리워진 것 같은 시야장애, 검은 점 같은 게 떠다니거나 눈을 좌우로 움직일 때 불빛이 번쩍이는 증상이 나타날 수도 있다.
당뇨망막병증 환자의 90% 안팎은 신생혈관이 생기기 전 단계인 비증식성, 나머지는 신생혈관이 생긴 증식성 단계다. 비증식성 단계에서 당 조절에 꽤 신경을 쓰면 10여년, 소홀하면 수년 만에 증식성 단계로 넘어갈 수 있다.
다만 당뇨망막병증이 상당히 진행돼도 망막 중심부에 문제를 일으키지 않으면 정상시력이 유지된다.
당뇨망막병증의 초기 증상은 노안과 비슷해 방치하기 쉽다. 따라서 모든 당뇨병 환자는 당뇨망막병증 증상이 없어도 1년에 한 번은 망막검사 등 정기 안과검진을 받을 필요가 있다. 김철구 건양대 의대 김안과병원 교수는 “당뇨망막병증이 발병하면 혈당조절을 잘하더라도 진행이 완전히 멈추지 않는다”며 “특히 50대 이상 연령층의 발병률이 높기 때문에 그전부터 혈당조절과 정기 안과검진을 통해 예방하고 증식성 당뇨망막병증으로의 진행을 최대한 늦춰야 한다”고 조언했다
우리나라는 당화혈색소가 6.5% 이상이면 당뇨병으로 진단하며 중등도 이상 당뇨병 환자의 경우 합병증 위험이 크게 높아지지 않는 7% 미만으로 떨어뜨리는 걸 치료 목표로 삼는다. 하지만 경증 당뇨병 환자를 빼면 이를 달성하기 쉽지 않다.
■눈 속 유리체출혈·망막박리 땐 수술 불가피할 수도
당뇨망막병증의 예방·지연에 가장 효과적인 것은 철저한 혈당조절. 혈중지질·혈압 조절, 금연도 필요하다. 치료방법으로는 진행 정도와 눈 상태에 따라 신생혈관 생성을 억제하는 항체치료제 주사, 범망막광응고술(PRP) 등 레이저 시술, 수술이 있다. 적절한 시기에 지속적으로 경과관찰을 하면서 치료해나가면 수술까지 가는 경우는 많지 않다. 하지만 출혈량이 많고 약물로 흡수가 안 되거나 황반부 등 위험 부위에 출혈·망막박리 등이 발생하면 수술이 불가피할 수 있다.
시력저하의 많은 부분을 차지하는 황반부종 등 망막부종은 항체치료제를 안구에 주사하거나 스테로이드 약물을 쓰면 증상을 개선할 수 있다. 망막 신생혈관은 혈관이 뻗어나갈 길을 닦아주는 섬유성 막과 함께 자란다. 항체치료제를 주사하면 신생혈관의 생성이 억제되지만 섬유성 막도 수축하면서 망막을 잡아당겨 망막박리가 생길 수 있으므로 확인하고 써야 한다.
김지택 교수는 “주기적으로 신생혈관 생성을 억제하는 항체치료제 주사를 맞아야 하는 증식성 당뇨망막병증 환자가 증상이 호전됐다고 임의로 주사를 거르면 유리체 등을 침범한 신생혈관이 터지거나 망막박리를 초래할 수 있다”고 경고했다.
레이저 시술은 증식성 당뇨망막병증으로 신생혈관이 중심시력을 담당하는 망막 중심부인 황반부 등을 침범한 경우 황반부는 남겨두고 모세혈관이 막힌 주변부 망막과 신경조직을 레이저로 지져 혈관생성인자 분비와 신생혈관 생성을 억제한다. 주변시력의 희생을 감수하고 중심시력을 지키는 최후의 수단인 셈이다.
김지택 교수는 “이런 경우 레이저 시술이 실명을 막는 공인받은 유일한 치료법”이라며 “시술 때 안구통증이 동반되고 눈부심·야맹증상 등이 생기는 단점이 있지만 실명을 막으려면 시술을 받고 정기검진을 통해 추가진행 여부를 확인해야 한다”고 했다. 중앙대병원 안과의 경우 월 200~300명의 당뇨망막병증 환자가 진료를 받는데 월 5~6명의 중증 환자가 PRP 시술을 받는다.
<임웅재 기자>
■신생혈관, 혈관벽 취약해 내용물 유출·출혈 흔해
신생혈관은 정상적인 혈관벽 구조를 갖추지 못해 곳곳에서 혈관 내 물질이 새어나오거나 혈관이 터져 염증·부종을 일으키고 시야를 방해한다.
시각세포가 몰려 있고 사물의 초점이 맺히는 망막 중심부(황반) 아래쪽에 부종이 생기거나 황반을 포함한 망막 표면, 유리체에 출혈이 생기면 망막이 우그러져 물체가 휘어져 보이고 시야의 중심부가 흐려지거나 일그러지고, 심각한 시력저하와 실명 등을 초래할 수 있다.
망막의 2개 층이 분리되는 망막박리로 갑자기 커튼·그림자가 드리워진 것 같은 시야장애, 검은 점 같은 게 떠다니거나 눈을 좌우로 움직일 때 불빛이 번쩍이는 증상이 나타날 수도 있다.
당뇨망막병증 환자의 90% 안팎은 신생혈관이 생기기 전 단계인 비증식성, 나머지는 신생혈관이 생긴 증식성 단계다. 비증식성 단계에서 당 조절에 꽤 신경을 쓰면 10여년, 소홀하면 수년 만에 증식성 단계로 넘어갈 수 있다.
다만 당뇨망막병증이 상당히 진행돼도 망막 중심부에 문제를 일으키지 않으면 정상시력이 유지된다.
당뇨망막병증의 초기 증상은 노안과 비슷해 방치하기 쉽다. 따라서 모든 당뇨병 환자는 당뇨망막병증 증상이 없어도 1년에 한 번은 망막검사 등 정기 안과검진을 받을 필요가 있다. 김철구 건양대 의대 김안과병원 교수는 “당뇨망막병증이 발병하면 혈당조절을 잘하더라도 진행이 완전히 멈추지 않는다”며 “특히 50대 이상 연령층의 발병률이 높기 때문에 그전부터 혈당조절과 정기 안과검진을 통해 예방하고 증식성 당뇨망막병증으로의 진행을 최대한 늦춰야 한다”고 조언했다
우리나라는 당화혈색소가 6.5% 이상이면 당뇨병으로 진단하며 중등도 이상 당뇨병 환자의 경우 합병증 위험이 크게 높아지지 않는 7% 미만으로 떨어뜨리는 걸 치료 목표로 삼는다. 하지만 경증 당뇨병 환자를 빼면 이를 달성하기 쉽지 않다.
■눈 속 유리체출혈·망막박리 땐 수술 불가피할 수도
당뇨망막병증의 예방·지연에 가장 효과적인 것은 철저한 혈당조절. 혈중지질·혈압 조절, 금연도 필요하다. 치료방법으로는 진행 정도와 눈 상태에 따라 신생혈관 생성을 억제하는 항체치료제 주사, 범망막광응고술(PRP) 등 레이저 시술, 수술이 있다. 적절한 시기에 지속적으로 경과관찰을 하면서 치료해나가면 수술까지 가는 경우는 많지 않다. 하지만 출혈량이 많고 약물로 흡수가 안 되거나 황반부 등 위험 부위에 출혈·망막박리 등이 발생하면 수술이 불가피할 수 있다.
시력저하의 많은 부분을 차지하는 황반부종 등 망막부종은 항체치료제를 안구에 주사하거나 스테로이드 약물을 쓰면 증상을 개선할 수 있다. 망막 신생혈관은 혈관이 뻗어나갈 길을 닦아주는 섬유성 막과 함께 자란다. 항체치료제를 주사하면 신생혈관의 생성이 억제되지만 섬유성 막도 수축하면서 망막을 잡아당겨 망막박리가 생길 수 있으므로 확인하고 써야 한다.
김지택 교수는 “주기적으로 신생혈관 생성을 억제하는 항체치료제 주사를 맞아야 하는 증식성 당뇨망막병증 환자가 증상이 호전됐다고 임의로 주사를 거르면 유리체 등을 침범한 신생혈관이 터지거나 망막박리를 초래할 수 있다”고 경고했다.
레이저 시술은 증식성 당뇨망막병증으로 신생혈관이 중심시력을 담당하는 망막 중심부인 황반부 등을 침범한 경우 황반부는 남겨두고 모세혈관이 막힌 주변부 망막과 신경조직을 레이저로 지져 혈관생성인자 분비와 신생혈관 생성을 억제한다. 주변시력의 희생을 감수하고 중심시력을 지키는 최후의 수단인 셈이다.
김지택 교수는 “이런 경우 레이저 시술이 실명을 막는 공인받은 유일한 치료법”이라며 “시술 때 안구통증이 동반되고 눈부심·야맹증상 등이 생기는 단점이 있지만 실명을 막으려면 시술을 받고 정기검진을 통해 추가진행 여부를 확인해야 한다”고 했다. 중앙대병원 안과의 경우 월 200~300명의 당뇨망막병증 환자가 진료를 받는데 월 5~6명의 중증 환자가 PRP 시술을 받는다.
<임웅재 기자>
■신생혈관, 혈관벽 취약해 내용물 유출·출혈 흔해
신생혈관은 정상적인 혈관벽 구조를 갖추지 못해 곳곳에서 혈관 내 물질이 새어나오거나 혈관이 터져 염증·부종을 일으키고 시야를 방해한다.
시각세포가 몰려 있고 사물의 초점이 맺히는 망막 중심부(황반) 아래쪽에 부종이 생기거나 황반을 포함한 망막 표면, 유리체에 출혈이 생기면 망막이 우그러져 물체가 휘어져 보이고 시야의 중심부가 흐려지거나 일그러지고, 심각한 시력저하와 실명 등을 초래할 수 있다.
망막의 2개 층이 분리되는 망막박리로 갑자기 커튼·그림자가 드리워진 것 같은 시야장애, 검은 점 같은 게 떠다니거나 눈을 좌우로 움직일 때 불빛이 번쩍이는 증상이 나타날 수도 있다.
당뇨망막병증 환자의 90% 안팎은 신생혈관이 생기기 전 단계인 비증식성, 나머지는 신생혈관이 생긴 증식성 단계다. 비증식성 단계에서 당 조절에 꽤 신경을 쓰면 10여년, 소홀하면 수년 만에 증식성 단계로 넘어갈 수 있다.
다만 당뇨망막병증이 상당히 진행돼도 망막 중심부에 문제를 일으키지 않으면 정상시력이 유지된다.
당뇨망막병증의 초기 증상은 노안과 비슷해 방치하기 쉽다. 따라서 모든 당뇨병 환자는 당뇨망막병증 증상이 없어도 1년에 한 번은 망막검사 등 정기 안과검진을 받을 필요가 있다. 김철구 건양대 의대 김안과병원 교수는 “당뇨망막병증이 발병하면 혈당조절을 잘하더라도 진행이 완전히 멈추지 않는다”며 “특히 50대 이상 연령층의 발병률이 높기 때문에 그전부터 혈당조절과 정기 안과검진을 통해 예방하고 증식성 당뇨망막병증으로의 진행을 최대한 늦춰야 한다”고 조언했다
우리나라는 당화혈색소가 6.5% 이상이면 당뇨병으로 진단하며 중등도 이상 당뇨병 환자의 경우 합병증 위험이 크게 높아지지 않는 7% 미만으로 떨어뜨리는 걸 치료 목표로 삼는다. 하지만 경증 당뇨병 환자를 빼면 이를 달성하기 쉽지 않다.
■눈 속 유리체출혈·망막박리 땐 수술 불가피할 수도
당뇨망막병증의 예방·지연에 가장 효과적인 것은 철저한 혈당조절. 혈중지질·혈압 조절, 금연도 필요하다. 치료방법으로는 진행 정도와 눈 상태에 따라 신생혈관 생성을 억제하는 항체치료제 주사, 범망막광응고술(PRP) 등 레이저 시술, 수술이 있다. 적절한 시기에 지속적으로 경과관찰을 하면서 치료해나가면 수술까지 가는 경우는 많지 않다. 하지만 출혈량이 많고 약물로 흡수가 안 되거나 황반부 등 위험 부위에 출혈·망막박리 등이 발생하면 수술이 불가피할 수 있다.
시력저하의 많은 부분을 차지하는 황반부종 등 망막부종은 항체치료제를 안구에 주사하거나 스테로이드 약물을 쓰면 증상을 개선할 수 있다. 망막 신생혈관은 혈관이 뻗어나갈 길을 닦아주는 섬유성 막과 함께 자란다. 항체치료제를 주사하면 신생혈관의 생성이 억제되지만 섬유성 막도 수축하면서 망막을 잡아당겨 망막박리가 생길 수 있으므로 확인하고 써야 한다.
김지택 교수는 “주기적으로 신생혈관 생성을 억제하는 항체치료제 주사를 맞아야 하는 증식성 당뇨망막병증 환자가 증상이 호전됐다고 임의로 주사를 거르면 유리체 등을 침범한 신생혈관이 터지거나 망막박리를 초래할 수 있다”고 경고했다.
레이저 시술은 증식성 당뇨망막병증으로 신생혈관이 중심시력을 담당하는 망막 중심부인 황반부 등을 침범한 경우 황반부는 남겨두고 모세혈관이 막힌 주변부 망막과 신경조직을 레이저로 지져 혈관생성인자 분비와 신생혈관 생성을 억제한다. 주변시력의 희생을 감수하고 중심시력을 지키는 최후의 수단인 셈이다.
김지택 교수는 “이런 경우 레이저 시술이 실명을 막는 공인받은 유일한 치료법”이라며 “시술 때 안구통증이 동반되고 눈부심·야맹증상 등이 생기는 단점이 있지만 실명을 막으려면 시술을 받고 정기검진을 통해 추가진행 여부를 확인해야 한다”고 했다. 중앙대병원 안과의 경우 월 200~300명의 당뇨망막병증 환자가 진료를 받는데 월 5~6명의 중증 환자가 PRP 시술을 받는다.
<임웅재 기자>